Indicações mais comuns da Fertilização In Vitro
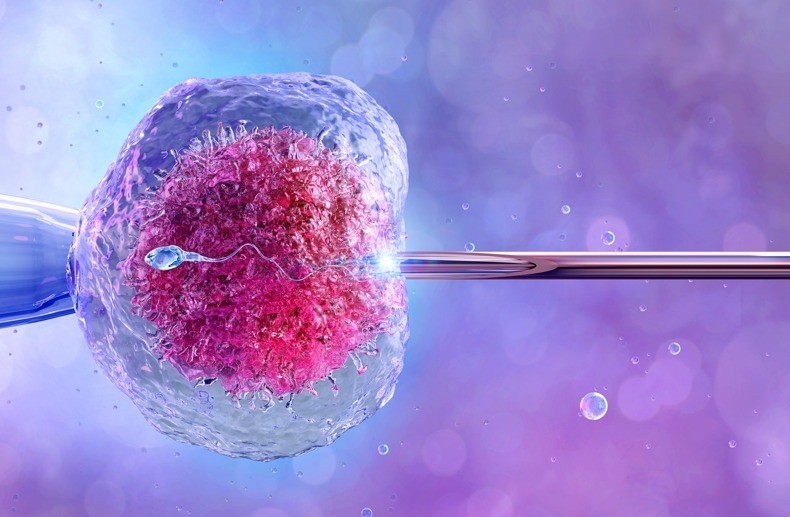
Aproximadamente 15% dos casais em idade reprodutiva apresentam algum tipo de dificuldade em conseguir uma gravidez. Uma das alternativas de tratamento é aquela que apresenta as maiores taxas de gravidez: a FIV Esse tratamento faz parte de um grupo de técnicas chamadas de reprodução assistida. Quer saber mais? Confira o conteúdo a seguir e aprenda […]
Como é realizada a transferência de embriões?

As técnicas de criopreservação, ou congelamento, seja de gametas (óvulos e espermatozoides) ou de embriões, ofereceram a homens e mulheres com problemas de fertilidade, novas possibilidades para a reprodução humana assistida. Os procedimentos são regulamentados pelo Conselho Federal de Medicina (CFM) como forma de proteger pessoas que precisam recorrer a técnicas como a transferência de […]
Como é feita a classificação embrionária?

Em uma gravidez natural, o embrião é formado na tuba uterina e cai na cavidade uterina quando o embrião se encontra em D5, no estágio de blastocisto. Comparando aos embriões com menos dias, este embrião apresenta uma estrutura celular mais diferenciada. É um embrião com 5 ou 6 dias, composto por aproximadamente 200 células, que […]