Cultivo embrionário

Reconhecida como um problema de saúde pública pela Organização Mundial da Saúde (OMS), a infertilidade afeta homens e mulheres no mundo todo, em igual proporção. A incapacidade de ter um bebê resulta em diferentes problemas: interfere nos relacionamentos afetivos e leva ao desenvolvimento de transtornos emocionais, como por exemplo depressão e ansiedade. No entanto, desde a década de 1970 a maioria dos problemas de infertilidade feminina pode ser solucionada pela fertilização in vitro (FIV), considerada, atualmente, a principal técnica de reprodução assistida. Em 1992, com a incorporação da injeção intracitoplasmática de espermatozoides (ICSI), os fatores masculinos de maior gravidade também passaram a ter tratamento. A FIV é realizada em cinco diferentes etapas. O cultivo embrionário é uma delas e é fundamental para o sucesso da gravidez. O que é o cultivo embrionário e como ele é feito na FIV? Cultivo embrionário é o termo utilizado para descrever o tempo de desenvolvimento do embrião no tratamento por FIV, antes de eles serem transferidos para o útero materno ou serem congelados, a depender do protocolo de tratamento. No entanto, para que os embriões sejam formados, três etapas são fundamentais. A primeira é a estimulação ovariana e indução da ovulação. O procedimento utiliza medicamentos hormonais para estimular o desenvolvimento e amadurecimento de mais folículos, obtendo, assim, mais óvulos para a fecundação: aproximadamente 10. A segunda etapa do tratamento prevê a coleta dos folículos dominantes chamada punção folicular, nos quais, em sua maioria, têm óvulos maduros. Simultaneamente o sêmen também é coletado e os espermatozoides de melhor motilidade e morfologia são selecionados por técnicas de preparo seminal. Logo após ocorre a fecundação, na terceira etapa. A injeção intracitoplasmática tem sido o método mais utilizado para realizar a fecundação dos gametas. Os espermatozoides têm sua qualidade avaliada individualmente por um microscópio potente de alta magnificação e, posteriormente, são injetados diretamente no citoplasma do óvulo pelo embriologista, com a utilização de um aparelho bastante preciso, o micromanipulador de gametas. O cultivo embrionário, é a etapa seguinte. Classicamente, os embriões eram cultivados até o segundo ou terceiro dia de desenvolvimento, fase conhecida como D3 ou clivagem, quando inicia a divisão celular e o embrião possui entre quatro e oito células. No entanto, o avanço dos meios de cultura e tecnologia laboratorial, tornou possível o cultivo por mais tempo, até seis dias. Nessa fase o embrião é chamado blastocisto, possui centenas de células e são divididas por função. O processo se tornou conhecido como cultura estendida (ou prolongada) de embriões. Para serem cultivados os embriões são inseridos em placas contendo meio de cultura e colocados em uma incubadora. Os meios de cultura, hoje, proporcionam um ambiente semelhante ao do organismo feminino. Assim, as técnicas laboratoriais consideram diferentes aspectos, incluindo, por exemplo, fatores ambientais como controle da qualidade do ar, pH dos meios e temperatura, entre outros. O desenvolvimento do embrião é acompanhado diariamente por um embriologista. A cultura estendida até o estágio de blastocisto pode fornecer condições mais precisas para seleção embrionária no momento da transferência, sendo uma estratégia excelente quando a paciente possui uma boa quantidade e qualidade de embriões para selecionar ou em casos específicos em que se deseja realmente saber sobre a qualidade morfológica dos seus embriões. Os embriões selecionados nesse estágio de blastocisto proporcionam maior taxa de implantação, aumentando, ao mesmo tempo, os percentuais de sucesso gestacional. O embrião em blastocisto também permite maior sincronização fisiológica, uma vez que é durante essa etapa que a implantação (nidação) acontece na gravidez natural. Assim como proporcionou o desenvolvimento de diferentes técnicas complementares ao tratamento e, consequentemente, a solução de diversos problemas.
Preservação da fertilidade através do congelamento de óvulos
No decorrer dos anos é notória a mudança no estilo de vida das mulheres, com relação a vida profissional e suas escolhas pessoais, na constituição familiar. Essa evolução reflete nas taxas de gravidez. E a medicina acompanhou essa mudança, desenvolvendo técnicas cada vez mais eficientes para a preservação dos gametas femininos (congelamento de óvulos). Com essas mudanças, mostra-se uma inversão de prioridades, nos dias atuais quando as mulheres desejam ter filhos, elas preferem depois dos 30 anos ou mais. Antigamente era comum mulheres e homens com seus vinte e pouco anos já estarem casados e com filhos, hoje a realidade está bem diferente, principalmente nos grandes centros urbanos. Mas existem limitações de idade para engravidar. A mulher após os 35 anos, tem uma queda na capacidade reprodutiva, o que não se torna tão fácil engravidar, com queda nas taxas de concepção espontânea. E o motivo principal é que seus ovários estão envelhecendo. Pensando nisso, e buscando a melhor forma de acompanhar essa mudança e minimizar as perdas com relação ao tempo de vida reprodutiva que o congelamento de óvulos se tornou um grande aliado das mulheres. Se tornou importante essa opção de congelar óvulos, que além de fazer parte de uma escolha feminina pelo melhor momento de engravidar, tem atendido também outras necessidades. O congelamento de óvulos quando é indicado? Para mulheres que desejam engravidar após 35 anos (ideal seria realizar o congelamento antes dessa idade); Para mulheres que tem casos de menopausa precoce em sua família; Para mulheres que enfrentarão radioterapia, quimioterapia ou cirurgias ovarianas; Para mulheres que, durante o tratamento de FIV, obtiveram óvulos em excesso. Quais são os procedimentos do tratamento? Estimulação Hormonal A vitrificação, manterá a qualidade do óvulo, com taxas significativas de sobrevivência após o descongelamento, independente de quanto tempo fique congelado. Antes do procedimento é necessário que a mulher realize uma consulta, com especialista de Reprodução Humana para avaliação, para detectar se for o caso possíveis doenças ou cirurgias prévias, assim como a história familiar, e solicitar uma série de exames, que irão rastrear a reserva do ovário (capacidade de obter óvulos para congelamento). Depois da realização da consulta e exames, dando tudo certo, a mulher é submetida a uma estimulação hormonal. O procedimento da medicação pode ser feita em sua própria casa, com o objetivo de aumentar o número de óvulos maduros produzidos em um mesmo ciclo. As mulheres produzem normalmente, apenas um óvulo maduro por ciclo menstrual, que é o óvulo liberado na ovulação. Esse processo dura por volta de duas semanas. Os ovários são estimulados através do hormônio gonadotrofina (o mesmo que é produzido para o ciclo menstrual) atuando sobre os folículos para o amadurecimento e liberação dos óvulos. No período de utilização desse hormônio, é necessário que ocorra o monitoramento por ultrassonografia, a cada dois dias, para acompanhar o crescimento dos folículos e a resposta ovariana. Captação dos óvulos Se a estimulação ovariana ocorrer bem, a próxima fase será a de captação dos óvulos por meio de aspiração dos folículos. O método é feito através de uma agulha fina por via vaginal, acompanhado por ultrassonografia transvaginal, sendo aspirado cada um dos folículos para captação de todos os óvulos produzidos naquele ciclo. É realizado sobre o efeito de anestesia (sedação por via venosa). O procedimento dura menos de uma hora. Métodos de Congelamento Existem dois tipos de congelamento: o lento e a vitrificação. No método lento é adicionada uma substância denominada crioprotetor e a temperatura vai, aos poucos, diminuindo. O crioprotetor reduz a formação dos cristais nos óvulos. E na vitrificação, o congelamento é instantâneo, a possibilidade de se formar cristais é menor e a taxa de sobrevivência do óvulo após o descongelamento é maior.
Como é feita a classificação embrionária?

Em uma gravidez natural, o embrião é formado na tuba uterina e cai na cavidade uterina quando o embrião se encontra em D5, no estágio de blastocisto. Comparando aos embriões com menos dias, este embrião apresenta uma estrutura celular mais diferenciada. É um embrião com 5 ou 6 dias, composto por aproximadamente 200 células, que se desenvolveu ao ponto de ter componentes celulares diferentes: massa celular interna, trofoblasto ou trofoectoderma e uma cavidade de fluido, denominada blastocele. As células do trofoectoderma mais tarde se desenvolvem e formam a placenta e as células da massa celular interna são aquelas que irão formar o feto. O blastocisto representa o estágio de desenvolvimento embrionário prévio à implantação no útero. A possibilidade de levar o embrião para o estágio de blastocisto depende da qualidade dos gametas (ovócitos e espermatozoides). A seleção dos melhores embriões a serem implantados no útero da paciente na Fertilização in vitro é etapa crucial para o tratamento de reprodução assistida, influenciando diretamente no sucesso da técnica. Geralmente, os embriões que escolhemos para transferir para a cavidade uterina tem 2 ou 3 dias (D2/D3) ou 5 ou 6 dias (D5/D6) de desenvolvimento. Os parâmetros utilizados para classificar cada tipo de embriões são totalmente diferentes, já que embriões D2/D3 encontram-se em fase de clivagem (2 a 10 células) e um embrião de D5/D6, apresenta uma estrutura mais complexa com centenas de células chamada blastocisto. A classificação dos embriões é realizada por avaliação dos aspectos morfológicos do embrião, ou seja, avaliação do aspecto, ao microscópio, de algumas características que se relacionam com a sua qualidade. CLASSIFICAÇÃO DE EMBRIÕES CLIVADOS (D2/D3) A classificação de embriões D2/D3 é feita pela contagem do número de células e pela quantidade de fragmentação: A classificação da fragmentação é dividida em 4 graus: Fragmentação tipo A – até 10% de fragmentos Fragmentação tipo B – até 20% de fragmentos Fragmentação tipo C – de 21 a 45% de fragmentos Fragmentação tipo D – mais de 45% de fragmentos Assim, a classificação até o 3º dia de desenvolvimento embrionário é feita com um número (correspondente ao número de células) e uma letra (grau de fragmentação). Por exemplo: 4A (embrião com 4 células e pouquíssima fragmentação), 4B, 5B, 6B, 8A, 8B, etc. IMPORTANTE: Os embriões somente serão classificados como tipo A se apresentarem 4 células em D2 e menos de 10% de fragmentação e 8 células no D3 e menos de 10% de fragmentação.Embriões com 2, 3 , 5, 6, 7, 9 e 10 células irão receber classificação B, mesmo tendo menos de 10% de fragmentação. Assim, concluímos que embriões que possuem classificação A e B são embriões de ótima e boa qualidade, sendo os preferidos para transferência.
Infertilidade Masculina e o Sonho da Paternidade
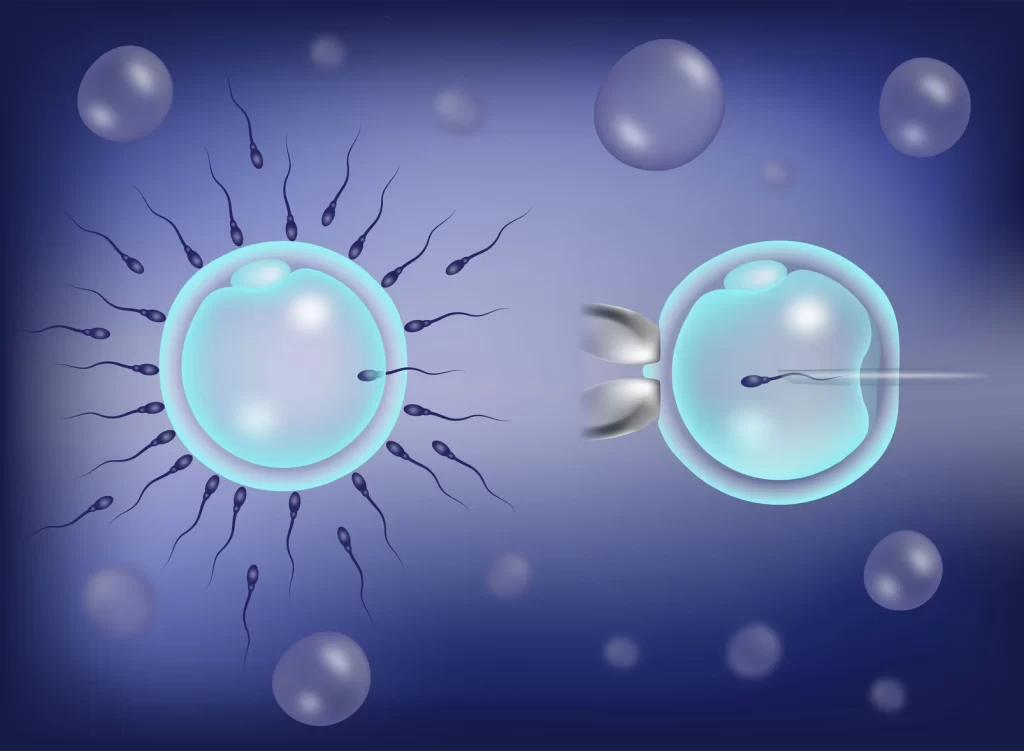
A infertilidade masculina não é mais um tabu de décadas atrás. Atualmente, a infertilidade do homem pode ser tratada aumentando as chances de gravidez. Muita gente acha que a infertilidade sempre é da mulher, mas em boa parte dos casos, já está comprovado que a infertilidade é masculina. Normalmente, em 30% dos casos, a infertilidade se deve a problemas da mulher, em outros 30% dos casos, há alguma anomalia nos homens. Em 20% dos casos, é pela combinação dos dois. Já nos outros 20% dos casos, mesmo investigando, não se consegue identificar a causa. A infertilidade é sem causa aparente. E, com o avanço da medicina reprodutiva, mesmo que o quadro de infertilidade seja irreversível, as técnicas para viabilizar a paternidade são inúmeras e oferecem altas taxas de sucesso. Para acompanhar a fertilidade masculina, os especialistas fazem uma análise com uma amostra de sêmen. São analisadas a quantidade, a atividade e o formato dos espermatozoides. Se o resultado numérico for de 39 milhões ou mais, de espermatozoides na ejaculação, com 32% deles tendo movimento progressivo e ao mesmo 4% com formato considerado normal, as condições para conceber são boas. Quando mesmo investigando e tratando, o homem não conseguir recuperar a sua fertilidade, é possível realizar a fertilização in vitro, através da técnica de ICSI – Injeção Intracitoplasmática. Esta técnica é especialmente indicada em casos de infertilidade de fator masculino grave ou quando há uma amostra limitada de espermatozoides. Com a ICSI é possível alcançar com sucesso a gravidez em casos de oligospermia e vasectomia, por exemplo, entre outros casos conforme citamos nas indicações. Casos de indicação de ICSI: · Homens com baixo número de espermatozoides, problemas de mobilidade ou má morfologia dos mesmos. · Homens que tenham feito uma vasectomia. · Existência de doença infecciosa ou infertilidade de causa imunitária. · Dificuldade em conseguir uma ejaculação em condições normais, como ocorre na ejaculação retrógrada (problemas neurológicos, diabetes, etc.). · Casos de amostras congeladas (criopreservadas) de homens submetidos a vasectomia ou a tratamento de rádio ou quimioterapia. As amostras são muito valiosas porque têm uma quantidade limitada e a ICSI permite otimizar a sua utilização. · Outros fatores: fracasso repetido após vários ciclos de FIV e IIU, baixo número de óvulos após a punção ou quando for necessário identificar embriões em caso de Diagnóstico Genético Pré-implantacional (PGD). Ao introduzir um espermatozoide previamente selecionado diretamente no óvulo estamos aumentando as chances de gravidez, pois facilitamos a fecundação onde um espermatozoide com baixa mobilidade ou má morfologia teria maior dificuldade para consegui-lo de forma natural ou através da técnica de FIV simples. Após a fertilização, o óvulo fecundado será observado diariamente no laboratório de embriologia onde acompanhamos o desenvolvimento do embrião. O que não podemos esquecer é que: Ser pai é muito mais do que apenas gerar. É um misto de sensações que traz plenitude à vida. Saber que os laços são eternos, que um ser humano passa a depender e precisar de sua dedicação, atenção, amor, educação. Um pai de verdade ama e guia seu filho por toda a vida!
Como funciona a transferência embrionária

A transferência embrionária é o quarto e último estágio da FIV (Fertilização in Vitro). Depois da estimulação ovariana, da captação dos óvulos, do desenvolvimento dos embriões no laboratório, é chegada a hora de levar o ou os embriões para o útero da futura mamãe. O objetivo do procedimento é colocar os embriões de forma eficiente e sem traumas no endométrio (ou com o menor trauma possível). O endométrio é o tecido que reveste o útero internamente, e que será responsável por acolher o embrião. A transferência de embrionária é um procedimento simples, normalmente feita em ambiente ambulatorial, ou seja, sem necessidade de internação. Por meio do orifício externo do colo uterino — o mesmo por onde sai a menstruação — o médico introduz um fino cateter de plástico flexível. Este primeiro cateter é o cateter guia, e sua função é garantir que a trajetória dos embriões seja segura até o fundo uterino. É por dentro do cateter guia que ocorrerá a passagem do segundo cateter, trazendo os embriões. Este segundo, com calibre ainda menor, é enviado pelo laboratório, contendo um ou mais embriões suspensos em um meio fluido específico para isso. Ele vem acoplado a uma pequena seringa, para que esse líquido seja suavemente empurrado para dentro do útero, levando junto os embriões. A partir desse momento, o embrião deve continuar o seu desenvolvimento na cavidade uterina e se aderir à parede do útero (endométrio), para que haja o resultado positivo de gravidez. Um fator a ser considerado para programar a transferência de embrião é a chamada janela de implantação. Esse é o período em que há maior receptividade do endométrio ao embrião. Portanto, é importante que seja feito um planejamento adequado de acompanhamento da resposta do endométrio e uso de medicações, se necessário, para preparar e identificar o melhor momento para a transferência. Algumas mulheres precisarão estimular o espessamento do endométrio com medicações. Para outras, isso não será necessário e a transferência ocorrerá com seu ciclo natural. Ao longo de todo o período gestacional, as células embrionárias se multiplicam para a formação do feto. No terceiro dia de fertilização (D3), o embrião saudável tem em torno de oito células — todas iguais. Em torno do quinto dia (D5), ele chega à fase chamada de blastocisto, quando já há várias células, ficando difícil de contar, e ocorre diferenciação destas células em massa celular externa e interna. Após a transferência a mulher já pode prosseguir com a rotina normal. É possível, inclusive, ir trabalhar normalmente, uma vez que a implantação de um embrião de FIV ocorre de maneira análoga ao de uma gestação espontânea. É fundamental que o casal siga as orientações médicas e, principalmente, contenha as expectativas até que o resultado da gravidez possa ser confirmado por meio de um exame de beta-HCG, que deve ser realizado em torno de 14 dias após a transferência.
Tudo sobre o diagnóstico da infertilidade

A Organização Mundial da Saúde (OMS) estabelece que depois de 12 meses de tentativas, sem conseguir engravidar, o casal pode ser infértil. Nesse caso, é importante que o casal busque auxílio médico especializado para investigar a possibilidade da infertilidade e iniciar o tratamento adequado. O diagnóstico é realizado através de exames específicos para o homem e para a mulher. São eles: Diagnóstico de infertilidade feminina Problemas de ovulação, endometriose e alterações tubárias são as principais causas da infertilidade feminina. Para identificar a possível infertilidade e a sua causa, existem vários exames. Entre eles: ● Exames de dosagem hormonal: investiga se há problemas hormonais na mulher que impedem a ovulação; ● Histerossalpingografia: exame de imagem (raio-X) que avalia a integridade das trompas e da cavidade uterina; ● Ultrassom endovaginal: verifica a existência de problemas no útero e no ovário; ● Videolaparoscopia: exame que detecta e analisa se a paciente possui endometriose; ● Video-histeroscopia: analisa o interior do útero; ● Teste Pós-Coito: estuda o comportamento dos espermatozoides dentro do sistema reprodutor feminino. Diagnóstico de infertilidade masculina Em 30% dos casos, a infertilidade do casal está relacionada a fatores masculinos. Fatores genéticos e hormonais, infecções, obstrução do canal por onde passam os espermatozoides e varicocele (quando as veias dos testículos apresentam dilatação anormal) são as principais causas da infertilidade no homem. Entre os exames que podem ser solicitados para a realização diagnóstico, estão: ● Espermograma: avalia a qualidade e a quantidade de espermatozoides produzidos; ● Teste da Estrutura da Cromatina do espermatozoide (TECE): teste complementar ao Espermograma, onde é analisada a estrutura do DNA dos espermatozoides; ● Teste Hormonal: analisa os níveis hormonais do paciente; ● Exames de imagem: investiga a presença de bloqueios na passagem do espermatozoide; ● Exame de sangue: busca identificar infecções no organismo. Deseja saber mais sobre as causas da infertilidade, o diagnóstico e formas de tratamento? Então, entre em contato e converse com um de nossos especialistas. Eles poderão analisar o seu caso e indicar o melhor tratamento. Fontes: http://bvsms.saude.gov.br/dicas-em-saude/152-infertilidade-masculina
Dicas para quem deseja muito engravidar

Quando falamos em gravidez logo pensamos na idade da mulher. A verdade é que ela é, sim, um determinante para uma gestação natural, mas existem outros fatores que podem contribuir para a fertilidade tanto da mulher quanto do homem. Para ajudar todos os “tentantes”, nós separamos algumas dicas que fazem toda a diferença. Continue a leitura e confira: Mantenha uma dieta equilibrada Bons hábitos alimentares auxiliam no funcionamento do organismo e, consequentemente, na fertilidade. Assim, manter uma dieta balanceada, consumindo proteínas, leguminosas, frutas e verduras, diminuindo os doces e alimentos industrializados, é essencial para quem deseja engravidar. Controle o peso A obesidade, o sobrepeso e a anorexia, tanto no homem quanto na mulher, afetam grandemente a fertilidade. Além disso, podem causar prejuízos para o bebê, como, por exemplo, pressão alta e diabetes gestacional. Evite fumar e consumir bebidas alcoólicas Vários estudos já comprovaram que o tabagismo e o consumo de bebidas alcoólicas podem prejudicar a fertilidade, causando: ● Maiores chances de gravidez ectópica (quando o óvulo fecundado se implanta fora do útero); ● Diminuição da reserva de óvulos; ● Afeta a implantação do embrião no endométrio; ● Modificação da placenta; ● Alterações na produção hormonal da mulher; ● Diminuição no número, na qualidade e na motilidade dos espermatozoides. Cuide da sua saúde emocional Quando o desejo de engravidar é grande, mas a gravidez não acontece rapidamente, os sentimentos de frustração e de tristeza podem surgir. Por isso, é importante que o casal cuide da saúde emocional e procure ajuda especializada. Conheça o seu ciclo Conhecer o ciclo menstrual da mulher é essencial para a gravidez. Assim, a mulher deve conversar com um especialista e descobrir qual o seu dia de ovulação, momento em que as chances de engravidar são altas. Você e o seu parceiro estão tentando engravidar há mais de 12 meses, mas não tiveram sucesso? Então, é importante conversar com um especialista e iniciar a investigação de uma possível infertilidade. Entre em contato e marque uma consulta com um dos nossos especialistas!
Conheça o programa de Fertilização In vitro – Gerando Sonhos

Para saber mais e se inscrever, clique aqui e fale com a equipe do FertLiv
